Diabetes type 2
Wat is het probleem/preciseer de diagnose
_(geslacht/ leeftijd/ klachten/relevante actieve problemen +
nuttige voorgeschiedenis + werkhypothese huidig probleem in 1-2 zinnen)
_
(nog af te werken)
Epidemiologie:
- 40/1000 (NL)
- 40-70j: M>V // 75+: V>M
- Vaak Turkse, marokkaanse, surinaamse, hindoestaans // vaak lage SES
Symptomen:
- Dorst, polyurie
- Vermagering
- Visusklachten
- Vermoeidheid
- Pruritus vulvae op oudere leeftijd
- Recidiverende UWI en balanitis
- Mononeuropathie en neurogene pijn, sensibiliteitsstoornissen
Vroege stadia (pre-diabetes):
-
Lichaam compenseert door verhoogde insulineproductie: hyperplasie en hypertrofie van de B-cellen (veel en groot)
→ meer insuline EN meer amyline (islet amyloid polypeptide)
-
Uitputting B-cellen: Hypoplasie en hypotrofie
Latere stadia (diabetes)
- Hyperglycemie
- Polyfagie (cellen hebben energie tekort)
- Lipolyse voor energieproductie -> vermagering en
Glucosurie -> polyurie -> polydipsie
Ongecontroleerde stadia (complicaties)
- Hyaline deposits op de arteriolen
- Verdikking capillaire basaal membraan -> Hypoxie
- Schade middelgrote en grote vaten -> artherosclerose -> AMI/…
- Retinopathie (katoenballen op fundoscopie)
- Nefrotisch syndroom (arteriolen + glomerulus)
- Verminderde neurogene sensatie
- Autonome disfunctie (zweet, gas, UWI, balanitis, GI-stoornissen, seksuele stoornissen)
- Ulcera
Gevaarlijkste complicatie: hyperosomolair hyperglycemisch non-ketotisch syndroomHoe?Glucose in bloed => hoge osmolariteit van het bloed (trekt water aan)→ water uit de cellen naar het bloed = gedehydrateerde cellen→ toegenomen urineproductie door veel vocht in bloed→ COMPLETE DEHYDRATATIE (met bewustzijnsveranderingen)
In mindere mate: energienood zorgt voor lipolyse -> productie ketonzurenVerzuring bloedOvermaat aan CO2 buiten krijgen = evt Kaussmall ademhaling (vooral bij DKA)H+ ionen in K+/H+ transporter -> Hyperkaliemie=> , moe, braken, buikpijnpolydipsie, polyurie, dorstDx/ K, Na, glucose, Cl-, lactaat, kreatinine, ureum, fosfaat, crp, TAG, alb, leukocytendiff, ketonen evt.R/ Geleidelijke correctie (niet te snel -> hersenoedeem): VOCHT INSULINE KALIUM
Diagnose:
- 2 nuchtere plasmaglucosewaarden ≥ 7,0 mmol/l op 2 verschillende dagen
- Nuchtere plasmaglucosewaarde ≥ 7,0 mmol/l of willekeurige plasmaglucosewaarde ≥ 11,1 mmol/l in combinatie met klachten passend bij hyperglykemie. (Dorst, polyurie, vermagering, visusklachten)
Andere soorten diabetes:
- MODY = mature onset diabetes of the young
- Autosomaal dominant - monogeny B-cel defect
- LADA = latent auto-immune diabetes in adults
- Type 1 DM na 40j. klinisch beeld = DMII, behandeling = sneller insuline dan orale antidiabetica
- Zwangerschapsdiabetes
1. Definieer het therapeutisch doel
(bv genezend werken, verkorten ziekteverloop, vermijden complicaties acuut of op termijn, afremmen verergering ziekte, symptomatisch comort verbeteren)
Vermijden complicaties - lange termijn (retino-, nefro- en neuropathie, CV morbiditeit en mortaliteit)
→ strikte glycemieregeling = effect op sommige microvasculaire complicaties, minder op macrovasculair
Symptomatisch (indien er symptomen zijn, vaak niet tho) - korte termijn
2. Standaard therapie/geneesmiddelen
(niet-medicamenteus + geneesmiddelen, eerste, tweede, derde… keus)
A. Streefwaarden
Korte termijn - plasmaglucose
| Nuchter | 4,5-8mmol/L |
| 2u post prandiaal | <9 mmol/L |
Lange termijn
| < 70j | >70j + stap 1 med | >70j + stap 2 med + ziekteduur <10j | >70j + stap 2 med + ziekteduur >10j | Kwetsbare ouderen/korte levensverwachting |
| ≤ 53 mmol/mol = 7% | ≤ 53 mmol/mol | 54-58mmol/L = 7-7,5% |
58-64mmol/L =7,5 - 8% |
53-69mmol/L Plasma 6-15mmol/L) |
B. Niet-medicamenteus
BELANGRIJK! - herhalen bij pt, belang benadrukken + vragen wat al geprobeerd is
- informatie over ziektes, complicaties en beleid
- rookstop
- voldoende beweging
- vermindert insulineresistentie
- afvallen, ev diëtist
- gewichtsdaling van 10% kan reeds significante verbetering geven van de metabole controle!
- gezonde voeding
- 2 x pj tandarts
- griepvaccinatie
- Bariatrische chirurgie (BMI>25) BW/ dumping syndroom, anemie, tekorten, OP
C. Diabetes
→ start met medicatie als het niet lukt om met niet-medicamenteuze behandeling een HbA1C van ≤ 53 mmol/mol te bereiken.
Hoogrisicopatiënten
- Metformine
- Voeg sulfonylureumderivaat toe (bij voorkeur glicazide)
- Voeg (middel)langwerkend insuline 1 x p.d. toe
- alternatief: op indicatie DPP-4-remmer of GLP1-receptorantagonist
- Intensiveer insulinebehandeling
- alternatief: op indicatie DPP-4-remmer of GLP1-receptorantagonist
Zeerhoogrisicopatiënten
- eerder doorgemaakte hart- en vaatziekten
- chronische nierschade
- hartfalen
Stappenplan
- Start met SGLT2 remmer of empagliflozien
- bij CI (bv egfr < 30): GLP1-receptoragonist
- Voeg metformine toe
- Voeg GLP1-receptoragonist of semaglutide toe
- Voeg medicatie toe uit stappenplan hoogrisicopatiënten
- VERHOOG DOSIS: elke 2-4w afh nuchterglucose
- VOLGENDE STAP: bij max dosis of bijwerkingen
- STAP 2 kan ook: glinide, DPP4-inhibitor, glitazone, SGLT2-inhibitor, GLP-1 antagonist, insuline
| Middel | Metformine (1ste keus) | Hypoglykemiërende sulfamiden | Glinide | Glitazone | Incretinemimetica (GLP1-receptor-agonist) | Gliflozine (SGLT2 inhibitor) | Gliptinen (DPP4-inhibitoren) | Acarbose | Insuline |
| Dosering | Bij normale nierfunctie 1-3g in 2-3 dosissen R/ Metformine 500mg /(850mg) Dt/ 1 doos v 60 tabletten /(100of120) S/ 1 tablet 2dd tijdens of na maaltijd ! ANDERE DOSIS BIJ VERMINDERDE KLARING ! bij alle pt (obees/niet-obees) ! start met lage dosis en verhoog geleidelijk (bv eerst 2 x 500 mg, tot 3 x 850 mg) ! inname bij of na het eten |
Dosis = 15-45 (max 90)mg in 1-3 doses KORTWERKEND R/ gliquidon 30 mg Dt/ 1 doos van 100 tabletten S/ 3 x p.d. 30 mins voor eten een halve tablet LANGWERKEND R/ Glibenclamide 5 mg Dt/ 1 doos v 100 tabletten S/ 5-10mg in 1x ‘s morgens ! bij CI of onvoldoende effect metformine ! begin met lage dosis en verhoog geleidelijk ! Kortwerkend → inname 20-30 mins voor het eten ! Langwerken → inname onfhankelijk van maaltijd |
R/ Repaglinide 0.5mg / 1mg/ 2mg Dt/ 1 doos van 120 of 270 tabletten S/ 0,5 - 4 mg bij begin van elke maaltijd ! mag bij nierinsufficiëntie ! Niet combineren met SU |
R/ Pioglitazon 15-30mg Dt/ 1 doos van 28 of 98 tabletten S/ 15-30mg per dag in 1 dosis ! beperkte plaats in behandeling wegens bijwerkingen |
R/ Liraglutide injectie 6mg/1ml Dt/ 1 inj voorgev pen van 2*3 ml S/ 0,6 - 1,8mg/d in 1 SC injectie ! in combinatie - enkel dula-, lira- en semaglutide in monotherapie als metformine niet verdragen wordt of CI ! bij gevaar op risico op hypo (bv beroepschauffeur) |
R/ CANAgliflozine 100-300mg Dt/ 1 doos 30-90 tabletten S/ 100-300mg per dag in 1 dosis R/ DAPAgliflozine 5-10mg Dt/ 1 doos 28-98 tabletten S/ 10mg per dag in 1 dosis |
R/ ALOgliptine 6,25-12,5-25mg Dt/ 1 doos v 28/98 tabletten S/ 25mg per dag in 1 dosis R/ LINAgliptine 5mg Dt/ 1 doos 30-100 tabletten S/ 5mg per dag in 1 dosis ! bij gevaar op risico op hypo (bv beroepschauffeur) |
- zelden - R/ Acarbose 100mg Dt/ 1 doos 60 tabletten S/ 150-300mg per dag in 3 doses |
Intermediair, langwerkend of combinatie… |
| Bijwerkingen | Weinig bijwerkingen behalve GI intolerantie (frequent) ⬄ start aan lage dosis en inname met maaltijd Hoofdpijn, smaakstoornissen, moe zeldzaam: melkzuuracidose (fataal, enkel bij risicopt) zeldzaam; Vit B12-deficiëntie -> pernicieuze anemie bij langdurig gebruik / perifere neuropathie (controle spiegels) ! geen hypo’s |
Hypo (vnl langwerkend en bij ouderen) Matig gewichtstoename, GI bijwerkingen Overgevoeligheidsreacties thv huid en mucosa met kruisallergie met de antibacteriële sulfamiden, fotosensibilisatie. zeldzaam: cholestatische icterus, hematologische afwijkingen |
Hypoglycemie Gewichtstoename, GI stoornissen Allergische huidreacties zeldzaam: verhoging van de leverenzymen |
ZS en borstvoeding (gebrek data) Leverinsufficiëntie (R/ leverenzym controleren) Hartfalen of antecedenten ervan (R/ traag starten, aanpassen dosis, nauw monitoren) Blaaskanker of antecedenten ervan (R/ monitoren op hematurie) Combinatie met insuline, NSAID => risico hartfalen Pioglitazon = CYP2C8** substraat |
Reacties thv injectieplaats Zelden hypo, vnl bij combi met SU GI-stoornissen (frequent maar voorbijgaand) toename van het risico van pancreatitis. Risico DM retinopathie semaglutide |
Hypoglycemie bij combi met sulfamiden, glinide, insuline GI, polyurie, dysurie, UWI, candidavaginitis Hypotensie, acute NI Atypische ketoacidose (zonder hoge glycemie) Zz: necrot fascitis perineum of gangreen v Fournier Mogelijk: verhoogd fractuurrisico (val of botkwal) CANAglifl/ERTOglifl = risico amputatie OL DAPA, EMPAglifl = risico blaasca |
Combinatie SU, insuline: hypo GI, hoofdpijn, duizeligheid, gewrichtspijnen Mogelijk verhoogd risico HF ZZ: pancreatitis. Darmobstructie Alogliptine, vildagliptine: zz leverstoornissen |
GI-stoornis soms stijging leverenzym, soms hepatitis |
Hypo’s! Gewichtstoename. (soms veel) Lipoatrofie of -hypertrofie (waar injectie) HypoK (als ketoacidose of hyperosmolair coma gecorrigeerd met insuline) ZZ: overgevoeligheidsreacties => anafylactische shock |
| Werking | Minder gluconeogenese in lever Meer perifere insulinegevoeligheid in spier en vet Minder glucose absorptie in darmen Daling totale chol, lichte daling LDL, daling TAG Daling macrovasculaire en diabeteische morbi/mortaliteit *** Gunstig micro- en macrovasc * geen gewichtstoename, lichte gewichtsreductie * geen hypo risico * verbetering insulineresistentie * goedkoop ** |
Stimuleren insulinesecretie uit B-cellen Krachtigste glycemieverlagers MAAR CAVE hypo’s! (soms langdurig) en gewichtstoename * verminderen microvasc complicaties; niet macrovasc *Kortwerkende krijgen voorkeur, want minder hypo’s → Gliclazide, glipizide, gliquidon *Langwerkende → Glibenclamide, glicazide gereg afgifte, glimepiride |
Stimuleren insulinesecretie uit B-cellen (zoals SU) → zijn incretine-enhancers * Sneller, maar korter dan SU (irrelevant) * lange termijn = onbekend |
Verminderen insulineresistentie thv skeletspieren Minder gluconeogenese in lever vrij goed verdragen, weinig hypo’s geen positieve gegevens over macrovasculair CVR, eerder > risico hartfalen |
Analoog GLP1: - Vertragen maaglediging - Minder A-cel glucagon - Meer B-cel insuline ! Gewichtsdaling (mag bij obees) ! micro- en macrovasculair veilig maar ook geen risicoreductie !mag bij gevaar hypo’s ! voordeel bij ernstige nierinsuff <30 Krachtiger dan DPP-4 Zeer duur |
SGLT2 = cotransp nier, minder gluco terugresorptie nieren -> gestegen glucosurie, natriurese en osmotische diurese onafhankeiljk werkingsmechanisme van beta-celfucntie geen hypo’s gunstig effect op hart- en nierinsuff/ macroangio, CV risico (bij hoog-risicopopulatie)= goede resultaten of CV compl, HF Lichte gewichtsdaling Gering risico hypoglyc renoprotectief bij minder glom filtratie & macro-albuminurie |
DPP4 = inhibeert GLP1, GIP → vertragen maaglediging, minder glucagon, meer insuline Supressie van glucagonsecretie → vrl controle postprandiale glycemie !geen effect gewicht !geen data/geen effect CV risico - geen gewichtstoename - geen hypoglycemie - geen nausea |
Inhibeert alfa-glucosidase thv dunnen darm -> minder resorptie KH -> minder postprandiale hyperglycemie |
=biosynthetisch analoog |
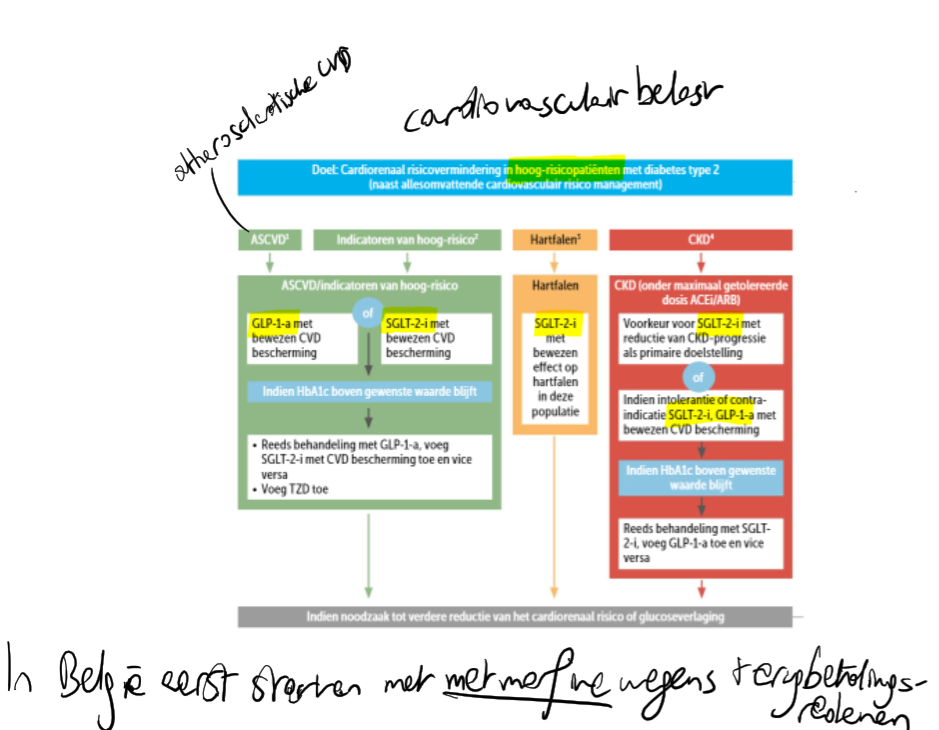
Winst op macrovasculaire eindpunten is aangetoond voor metformine en, bij patiënten met bestaande macroangiopathie of met een zeer hoog cardiovasculair risico, voor sommige gliflozinen (SGLT2-I) en GLP-1-analogen
Let op: CYP2C9, CYP2C8
3. Controleren op geschiktheid voor deze patiënt
(bestaande pathologie, co-medicatie, allergie)
| Middel | Metformine (1ste keus) | Hypoglykemiërende sulfamiden | Glinide | Glitazone | Incretinemimetica (GLP1-receptor-agonist) | Gliflozine (SGLT2 inhibitor) | Gliptinen (DDP4-inhibitoren) | Acarbose | Insuline |
| Contra-indicaties | Ketoacidose. Erge nierinsufficiëntie (CrKl < 30 ml/min) Leverinsufficiëntie, alcoholmisbruik STOP 24u voor chirurgie of radiologie met joodcontrast, tot 48u erna. |
Zwangerschap en borstvoeding (behalve glibenclamide = geruststellende data) Ketoacidose Erge nierinsufficiëntie (CrKl < 30 ml/min) Leverinsufficiëntie: gliclazide, glipizide, glimepiride Allergie voor sulfamiden. Combinatie gliniden = CI * * |
Zwangerschap en borstvoeding (gebrek data) Ketoacidose Leverinsufficiëntie |
ZS en borstvoeding (gebrek data) Leverinsufficiëntie (R/ leverenzym controleren) Hartfalen of antecedenten ervan (R/ traag starten, aanpassen dosis, nauw monitoren) Blaaskanker of antecedenten ervan (R/ monitoren op hematurie) Niet bij ouderen |
ZS en borstvoeding (gebrek data) Ketoacidose DM gastropare/ GI- aandoening |
ZS en borstvoeding (geen data) VG van keto-acidose door gliflozines Nier-Insuf (controle bij start en regelmatig) Minder effect bij klaring (<60ml/min) chirurgie/hospitalitsatie = tijdelijk stoppen |
ZS en borstvoeding (gebrek data) Ketoacidose. Leverinsufficientie (R/ functie controleren voor en tijdens behandeling) Pt HF, pancreatitis VG - voorzichtig! |
Zws, borstvoeding (geen data) - Infl darmziektes - Intestinale obstructie - Ernstige NI, leverinsuff - Minder resorptie andere GM *bij hypo R/ druivensuiker! |
Nierinsuff → hoger risico hypo |
| Interacties | Verhoogd risico op melkzuuracidose bij: - Hoge dosis, hoge leeftijd - NSAID gebruik, - Nier, hart, respir, lever insuf - Excessief alcohol gebruik |
Combinatie gliniden = CI Combinatie ACE, insuline, gliptine, GLP1, gliflozines, antibact sulfamide, fibraten (oa. Carbamazepine, rifampicine) => Hypo risico = CYP2C9 substraat → inhibitoren zorgen voor te hoge conc en dus hypoglyc |
Combineren met SU Combinatie ACE => hyporisico Repaglinide = CYP2C8 substraat |
Combinatie met insuline, NSAID => risico hartfalen Pioglitazon = CYP2C8 substraat |
combinatie SU, insuline = hypo (R/ lagere dosis SU of insuline. CAVE = te snel verlagen insuline = risico ketoacidose) Vertraging maaglediging => wijzigen resorptiesnelheid andere GM Semaglutide = hulpstof die zorgt voor verhoogde absorptie andere GM Exenatide, lixisenatide: ernstige NI = dosisaanpassing of stoppen |
diuretica, ouderen = risico volumedepletie Thiazide/lisdiuretica = toenname effect Empa-, canag- = substr P glycoprot |
combinatie SU, insuline = hypo (R/ lagere dosis SU of insuline. CAVE = te snel verlagen insuline = risico ketoacidose) * Vildagliptine + ACE = angio-oedeem * Linagliptine, saxagliptine, sitagliptine = substraat P-glycoproteine * Saxa-, sitagliptine = substraat CYP3A4 |
B-blokkers, alcohol = minder gevoel hypo pioglitazon = risico HF ACE-inh = risico hypo |
Combinatie van GLP1-receptoragonist met DPP4-remmer wordt ontradenGliniden niet combineren met hypoglykemiërende sulfamiden!
4. Praktische uitvoering (voorschrift/advies)
(geef uitleg, maak voorschrift en geef instructies)
Achtergrondinformatie
Diabetes II = aandoening waarbij het lichaam niet reageert op de gemaakte insuline. Dit ontstaat door een onevenwicht tussen productie insuline en de nood eraan of doordat er weinig reactie insuline is (insulineresistentie) -> weinig glucostransporters -> glucose geraakt niet in de cel. VEEL GLUCOSE IN BLOED = WEINIG GLUCOSE IN CELLEN
- Insulineresistent in lever, spier en vetweefsel (=metabool syndroom)
- Minder insulinesecretie door B-cel dysfynctie
- minder GLP1° en GIP resistent -> meer glucagon en minder insuline
onevenwicht tussen eigen productie insuline en nood aan insuline - nood te beïnvloeden
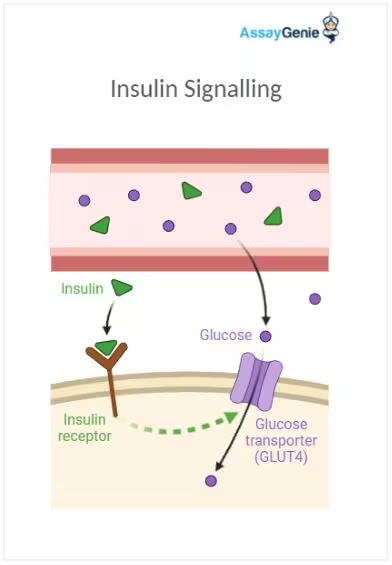
Insuline is een hormoon dat wordt gemaakt in de pancreas, meer specifiek B-cellen van eilandjes van langerhans. Insuline zorgt voor een goede regeling van suikers in het lichaam en suikers zijn nodig voor verschillende organen maar vnl hersenen. Als een cel glucose nodig heeft, bindt insuline op de insuline Receptor. Hierdoor verplaatsen de glucosetransporters zich naar de celmembraan op de glucose binnen te laten.
(teken eventueel →)
Macrovasculaire complicaties zijn veruit de belangrijkste oorzaak van sterfte bij diabetici en vereisen een globale aanpak die niet enkel gericht is op de glykemiecontrole, maar ook op de levensstijl (o.a. rookstop), de controle van de bloeddrukwaarden en de lipidemie. Statines kunnen de diabetesregeling verstoren. Als het cardiovasculair risico hoog genoeg is, wegen de voordelen van statines op tegen deze verstoring.
Glucagon: hormoon dat wordt gemaakt in de pancreas, meer specifiek de alfa cellen van eilandjes van langerhans. Brengt glucose NAAR bloed. Stimuleert de lever om glucose te produceren (glycogeen -> glucose)
Incretines: GLP1 = bevorderen insulinesecretie & GIP = remmen glucagonproductie
COMPLIANCE PROBLEEM?
5. Evaluatie opstellen/controle afspreken
(vervolgafspraak en alarmtekens)
Controle
- Evalueren nood bloeddrukverlagend, hypolipedimierende medicatie
- Bij opstart medicatie: elke 2-4w dosisverhoging adhv plasmaglucose
ELKE 3 MAANDEN
- Vraag welbevinden, hypo- of hyper, probl voeding, beweging, medicatie
- Bepaal nuchter glucose, bepaal HbA1c
- Bepaal gewicht en RR
- Bij hoog risico ulcus = voetonderzoek
JAARLIJKSE CONTROLE
- Vraag visusproblemen, CV klachten, neuropathie, seksuele probl, depressie, cognitieve st, leefstijl
- Insulinegebruiken = inspecteer spuitplaatsen + voetoz
- Bepaal nuchterglucose, HbA1c, serumcreatinine, eGFR, serumKalium, albumine-creatinineratio, albumineconcentratie in urine
- Bij teken retinopathie: funduscontrole (tweejaarlijks bij geen tekenen)
VERWIJZEN
- Ernstige hyper (suf, coma, snelle/diepe AH, dehydr, braken) -> naar internist
- Onvoldoende herstel na hypoglyc coma -> naar internist
- MacroAlb, GFR <45 en <65j // GFR<30 en >65j -> naar nefroloog
- Afwijkend oogfundus -> naar neuroloog
- Ulcus, plant infectie, perif vaatlijden, infectie of ischemie -> spoed of voetenteam
- Zwangerschapswens -> internist
- Klachten van gebit of mond -> tandarts
- Onvoldoende glyc regulatie ondanks intensieve insulineR -> internist
Alarmsymptomen
- Pijn op de borst
- Slechter zien
- Tintelingen in arm of benen
- Slecht genezend voetwonde
- Loopproblemen
- Uitvalsverschijnselen
Bijvragen
- Welke andere antidiabetica ken je
- In welke volgorde zou je ze geven (ale meer de vraag van wat als ze dat niet verdraagt, wat zou je beleid zijn en wat daarna en daarna etc..: ik had volgorde van op NHG gezegd maar daar was ze niet mee akkoord?
- Wat hebben ze allemaal bewezen op vlak van cardiovasculaire eindpunten
SGLT2 blijkbaar goed op macrovasc
- Zou je bij deze patient aspirine geven:
- Zou je een pilletje voor de buiklast geven: kan in principe wel maar heb ik niet gedaan want ze skipte al soms haar pillen metformine en kdacht elke pil minder is goed (wel bij verlagen metformine dosis)
- Waarom was metformine eerste keuze? Minste bijwerkingen, veilig, werkt op micro en macrovasculair vlak
- Wat zijn die cardiovasculaire complicaties? Wqat macro, wat micro? (diep op ingegaan) Wat effect op hart? Welk effect op halsslagaders? Hoe tintelingen? …
- Wat zijn bijwerkingen van hypoglyc sulfamiden? Hypo’s + gewichtstoename + GI
- Waarom 2e keuze? Goedkoop, bewezen effectief op microvasculair vlak
- Wat als ze IV jood contrast moet krijgen? 24u op voorhand metformine staken tot 48u na de ingreep
- Wat zijn tekenen van hypoglycemie? Honger, Verwardheid, zweten, bleekheid, hoofdpijn, hartkloppingen
- Wat zijn risicofactoren voor hypoglycemie? Insulinegebruik?
- Wat doe je met de BD, indapamide? Bijwerkingen?
Bijvragen: in het algemeen kunnen beargumenteren waarom ik voor dat medicijn koos en niet voor een ander → voor- en nadelen van dat geneesmiddel versus die van andere anti-diabetica, uitleg over micro- en macrovasculaire complicaties, voorbeeld van een macrovasculaire complicatie, belang van het goed onder controle te hebben van de glycemie, doel van de behandeling tegen diabetes, waarom geen sulfamide in dit geval, waarom is metformine maar 1 pilletje,
Bijvragen:
- wat is het belangrijkste in deze casus?e Wat moet meest dringend aangepakt worden? Wat geeft hoogste risico? Als je 2 elementen kan kiezen die je gaat aanpakken welke kies je dan?
- wat doet fysieke activiteit? Werking? Enkel om conditie te verbeteren? Ze wilden horen dat dit ook inwerkt op de spieren dacht ik, door glucose opname te verhogen. (beweging verhoogt insulinegevoeligheid)x
- bespreek roken! → ik heb vervolgconsult daarover gepland want ze zag het wel ergens zitten om ermee bezig te zijn
- wat is max dosis metformine? Bijwerkingen?
- Mag je autorijden als je Metformine neemt?
- Wat is het effect van Metformine op de BD?
- Hoe groot zou het effect van de levensstijl maatregelen alleen kunnen zijn? Zou de medicamenteuze therapie dan evt weer kunnen weggelaten of verlaagd worden?
Macrovasculaire complicaties → hartinfarct, CVA, perifeer vaatlijden
Microvasculaire complicaties → oog, nier
Metformine voorkeur
- bewezen CV voordeel
- lichte gewichtsdaling
- geen significant risico op hypo’s
- goedkoop
Lactaatacidose
- vrl bij verminderde nierfunctie en dehydratatie