Diabetes
Pathofysiologie?
Insuline
- stimuleert opname glucose in spier- en vetweefsel ==→ verhoogde plasmaglucose concentratie=
- remt gluconeogenese in lever → verhoogde plasmaglucose concentratie
- bevordert vorming glycogeen in lever ==→ glycogenolyse=
- anabool metabolisme vetten & eiwitten
- bevordert opbouw EW ==→ proteolyse=
- remt lipolyse → lipolyse
Contraregulerende hormonen
- glucagon
- ACTH → cortisol
- (nor)adrenaline
- groeihormoon
→ massale katabolie dat uiteindelijk in acidose en dehydratatie kan resulteren
Prediabetes
Glucosestofwisseling gecomprimeerd, echter wel voldoende compensatie om diabetes te voorkomen
- nuchtere plasma glucosewaarde 100 - 126 mg/dl (impaired fasted glucose)
- plasma glucosewaarde 2u na OGTT 140 - 200 mg/dl (impaired glucose tolerance → nuchtere plasma glucosewaarde zal wel normaal zijn)
- HbA1c 5.7-6.4% (39-47 mmol/mol)
Verhoogd risico op diabetes
Gewichtsreductie & verhogen fysieke activiteit!
Metformine kan ook al in deze fase opgestart worden
DM 1
Pathogenese & kliniek?
T-cel gemedieerde auto-immune destructie van insulineproducerende beta-cellen in de pancreas
Pathofysiologisch
Fase 1: leukocyten dringen eilandjes van Langerhans binnen (insulinitis)
Fase 2: specifieke destructie beta-cellen
Klinisch
Fase 1: asymptomatische ziektefase, gekenmerkt door aanwezigheid specifieke auto-antilichamen
Fase 2: vrij abrupt optreden klinische tekens
Fase 3: honeymoonfase na acute behandeling (door nog restante endocriene pancreasfunctie)
Fase 4: insulinedependente fase (stijging van glucosespiegels en HbA1c luiden einde honeymoonfase in)
https://miro.com/app/board/uXjVMWy7DQI=/?share_link_id=829795917513
Epidemiologie?
Kinderen tot jongvolwassenen (maar kan ook ouder → latent auto-immune diabetes in adults (LADA))
10/10 000/jaar
Erfelijkheid slechts geringe rol
Diagnose?
Kliniek
Acute presentatie
Aanwezigheid van ketonen
Verhoogde osmolariteit
Acidose
Verlaagde insuline en C-peptide spiegel
Labo
Abnormaal verhoogde glycemiewaarden
- nuchtere plasma glucosewaarde > 126 mg/dl
- plasma glucosewaarde 2u na OGTT > 200 mg/dl
- HbA1c >6.5%
- symptomen hyperglycemie & random plasma glucosewaarde > 200mg/dl
Minimum 2 metingen indien asymptomatisch, bij herhaling manifest te hoog
At random waarden <100 mg/dl sluiten diabetes niet uit
Bij twijfel → OGTT
Behandeling?
Doel?
- voorkomen korte termijn complicaties
- hypo- en hyperglycemisch coma
- correctie van symptomen
- voorkomen ketoacidose bij type 1
- voorkomen langetermijn complicaties
- micro –en macrovasculaire complicaties
- optimalisatie van kwaliteit en kwantiteit van leven
- tight glycemic control reduces morbidity and mortality!
- zelfcontrole/zelfmanagement van eigen ziekte met maximale integratie in normale maatschappij
INSULINE (tenzij tijdens honeymoonphase)
- basaal bolus insulineschema
- vaak combinatie SC langer en korter werkende preparaten
- continue subcutane insulinepomp
- beta-cel, eilandjes of pancreastransplantatie
- immunotherapie
- enkel in studieverband
Nabootsen normale insulinesecretie
Injectieplaatsen voldoende variëren CAVE liposdystrofie (fibrosering van onderhuid door herhaalde microtraumata)
MONITORING GLUCOSEWAARDEN
- METEN IS WETEN - dagelijkse meervoudige controle van de glycemie noodzakelijk
- voor de maaltijden
- voor het slapengaan
- minstens 4x/d
- in speciale gevallen (voor autorijden, sport, hypogevoel…)
In de praktijk management lastig
DM 2
Pathogenese?
Verlies balans tussen nood / beschikbaarheid insuline
Verminderde insulinegevoeligheid
- Toegenomen insulinenood
- Geassocieerd met metabool syndroom, medicatie, endocrinopathiën
Falende insulinesecretie
- Progressieve afname beta-celfunctie
- Onvoldoende compensatie
Toegenomen glucoseproductie
- Hyperglycemie, ook in nuchtere toestand
Opslag triglyceriden buiten de apidocyt speelt ook een belangrijke rol in de pathogenese
Epidemiologie?
Meest voorkomende vorm van diabetes (>90%)
Erfelijk bepaald - juiste genlokalisaties nog niet bekend (vermoedelijk polygenetische overerving)
Kliniek?
Klachten treden zelden acuut op (↔ DM 1), want progressieve insuline resistentie en nooit katabole katastrofe
Mensen met risicofactoren en/of vage klachten → laagdrempelig screen via glycemie en/of HbA1c-bepaling
Kliniek
Zeer variabel klinisch patroon, vaak veel milder dan DM1
Asymptomatisch
Polyurie, polydipsie, glucosurie
Vermoeidheid
Infecties
Vermagering
Dehydratatie
Hyperosmolair hyperglycemisch coma
Late diabetescomplicaties
- perifeer vaatlijden
- retinopathie
- polyneuropathie
- charcot-voet
- dermatologische afwijkingen
50% heeft reeds chronische verwikkelingen op moment van diagnose
Residuele insulinesecretie waardoor geen masale vetafbraak (lipolyse) => geen ernstige ketogenese
Buikomtrek beste voorspeller van DM2
Labo
Abnormaal verhoogde glycemiewaarden
- nuchtere plasma glucosewaarde > 126 mg/dl
- plasma glucosewaarde 2u na OGTT > 200 mg/dl
- HbA1c >6.5%
- symptomen hyperglycemie & random plasma glucosewaarde > 200mg/dl
Behandeling?
DOEL?
- verhogen insulinegevoeligheid
- verminderen van acute ziektetekens (vermagering, dorstgevoel, polurie, asthenie…)
- preventie van late complicaties
- optimalisatie van kwaliteit en kwantiteit van leven
- scherpe diabetesregulatie vermindert morbiditeit & mortaliteit!
Doelstellingen individualiseren
Niet-farmacologisch
EDUCATIE
- zelfcontrole/zelfmonitoring blijft hoeksteen
- rol diabeteseducator
- diabetesconventie - zorgtraject
ZELFZORG
- zorgvuldige lichaamshygiëne (neuro-en vasculopathie)
- voetverzorging en -inspectie (vrl bij ouderen)
- rol podoloog
- rookstop (synergistisch effect)
- jaarlijkse screening diabetescomplicaties
- rol diabetespsycholoog
DIEET
- voeding is hoeksteen van elke diabetestherapie
- HbA1C daling door voeding gemiddeld hoger dan door antidiabetica
- afstemmen KH-inname op insulinedosis
- kwaliteit van vetinname
- zoutinname
- rol dietist
- overweeg eventueel bariatrische chirurgie
LICHAAMSBEWEGING
- obligaat! - vermindert de insulineresistentie
- gewichtsreductie! (5% al metabool merkbaar)
Farmacologisch
Iedere DM 2 pt van bij diagnose metformine starten, indien onvoldoende glycemiecontrole → verdere medische behandeling
| Metformine | Sulfonylurea | Glinide | Gliptine (DDP4-inhibitor) | GLP-1 analogen | SGLT-2-inhibitor | Glitazones | Insuline |
| Verminderde glucoseproductie Verhoogde insulinegevoeligheid |
Stimuleren endogene insulinesecretie Residuele beta-celfunctie is nodig! |
= sulfonylureum maar korter | Incretine-enhancer Inhibeert enzyme dat GLP-1 en GIP afbreekt Supressie glucagonsecretie |
Receptoragonisten & incretinemimetica Pleiotroop effect (insuline, glucagon, maaglediging, verzadiging) |
Verminderen glucose en natrium reabsorptie Onafhankelijke werking van beta-celfunctie |
Stimuleren PPARs → verhogen insulinegevoeligheid → verminderen hyperglycemie en hyperinsulinemie |
|
| Oraal | Oraal | Oraal | Oraal | Parenteraal (recent ook oraal maar enkel nuchter) | Oraal | Oraal | Parenteraal (subcutane injectie) |
| Dosis traag opbouwen Periodieke controle foliumzuur en vit B12 Goedkoop Gunstig cv risicoprofiel |
Krachtigste glycemieverlagers Goedkoop Hepatische metabolisatie |
Hoofdzakelijk controle postprandiale glycemie | Krachter dan DDP4-I Flinke gewichtsdaling Sommige gunstig effect op cv-risico |
Bloeddrukdaling Gewichtsdaling (minder dan GLP-1) Daling cv-risico Protectief tegen nierlijden |
Neutraal cv risicoprofiel | Geen cardiovasculaire bescherming | |
| Geen hypoglycemie **Frequent GI bijwerkingen **Zelden lactaatacidose Foliumzuur en vit B12 deficiëntie |
Hypoglycemie (langdurig) Gewichtstoename |
= sulfonylurea Minder risico op hypoglycemie wegens kortere werkingsduur |
Geen hypoglycemie Geen gewichtstoename Geen nausea |
Belangrijke GI nevenwerkingen! | Geen hypoglycemie (enkel in combinatie met SU of insuline) Urinaire & genitale infecties Polyurie Ketoacidose! (zelfs bij DM2) |
Gewichtstoename Intravasale vochttoename Levertoxiciteit Botfracturen |
Sterkste daling glycemie/HbA1c mogelijk Hypoglycemie! Gewichtstoename |
| Zeer ernstige nierfunctie (<30) Leverfalen Alcoholmisbruik Zwangerschap Chirurgie |
Ketoacidose Uitgesproken vaatlijden Zwangerschap DM1! |
Zwangerschap DM1! |
Voordeel bij zeer ernstige nierinsufficiëntie (<30) | Nierfalen Volumedepletie Oudere fraile patiënt onder diuretica met neiging tot hypotensie Ketoacidose |
Hartfalen Leverinsufficiëntie |
CARDIOVASCULAR & CARDIORENAL PROTECTION
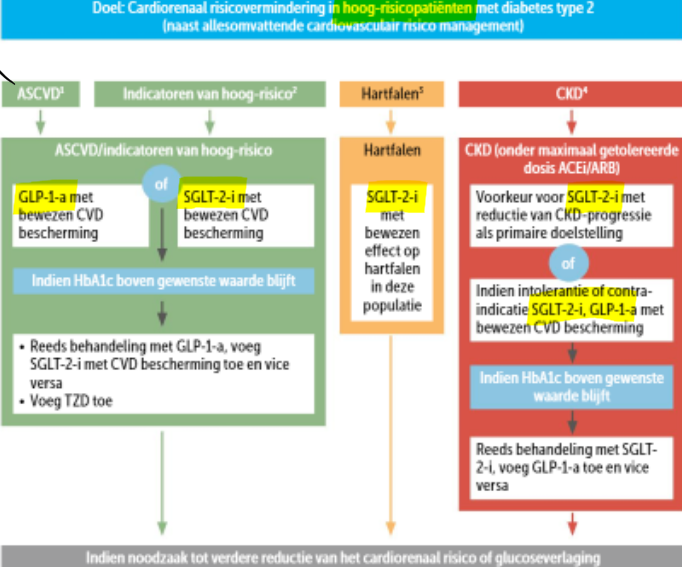
Richtlijnen:
- strikte bloeddrukregeling <130/80 mmHg
- zeker statine indien extra risicofactor
- HbA1c < 7%
- uiteraard rookstop, meer lichaamsbeweging en vermagering
- aspirine enkel in secundaire cardiovasculaire preventie
Acute complicaties
Diabetische ketoacidose |
Hyperglycemisch hyperosmolair coma |
Hypoglycemische ontregeling |
|
Epidemiologie |
8% DM1 ≥ 1x opname voor DKA 2-3% mortaliteit (20% >65j) |
40-50% mortaliteit | Meest frequente acute complicatie bij DM1 & DM2 |
Pathogenese |
Bijna enkel bij absoluut insuline tekort (DM1), zelden bij DM2 Opletten bij gebruik SGLT2-inhibitoren DKA-prone DM (bij Afrikanen) |
Basale insulinesecretie voldoende oṁ ketogenese af te remmen Wel nog steeds uitgesproken hyperglycemie Coma voornamelijk wegens cerebrale dehydratatie |
DM1 - overdosering, uitstellen maaltijd, overmatige inspanning, verhoogde lokale bloodflow DM2 - overdosering, alcoholgebruik, nierinsufficiëntie Doorgaans reversibel - soms irreversibele neurologische uitvalsverschijnselen |
Kliniek |
Symptomen van hyperglycemie (polydipsie, polyurie, moeheid) Abdominale klachten (braken = bellen) Dehydratatie Zwakte, uitputting, sufheid Acetongeur Kussmaulse ademhaling |
Sterke dehydratatie via osmotische diurese (hyperosmolair) met shock gevaar Bewustzijnsveriles |
Triade van Whipple 1. symptomen van hypoglycemie a. adrenerge symptomen (beginfase): hartkloppingen, tremor, transpiratie, hongergevoel, bleke gelaatskleur (hoe sneller glycemie daalt, hoe meer uitgesproken de adrenerge symptomen) b. neuroglycopene symptomen (pas bij zeer lage glycemische waarden): diplopie, spraakmoeilijkheiden, concentratieverlies, gedragsstoornissen, convulsies, coma 2. bloedglucose < 50 mg/dl 3. resolutie van symptomen na toediening van snelwerkende suikers |
Diagnose |
Hyperglycemie >250-300mg/dL Metabole acidose pH < 7,35 Bicarbonaat < 15mmol/L Ketonemie > 5mmol/L Frequent ook elektrolystoornissen Frequent uitgesproken leukocytose |
Uitgesproken hyperglycemie (>1000 mg/dl) Hypernatriëmie (prognostisch ongunstig) Nauwelijks acidose |
< 70 mg/dl → hypoglycemie |
Aanpak |
Zo snel mogelijk naar ziekenhuis (indien ver weg 10 E insuline) 1. Stabilisatie ABC 2. Vocht IV (schema aanpassen bij ouderen, hartfalen, nierinsufficiëntie) 3. Correctie pH 4. Aanpak onderliggende oorzaak 5. Check K (bij DKA altijd negatieve K-balans, geen kaliumtoediening bij kaliëmie > 5.5 mmol/L) 6. Insulinebeleid |
Analoog aan DKA ADEQUATE VOCHTRESUSCITATIE ALLERBELANGRIJKSTE |
Bewuste patiënt: Enkelvoudige snelwerkende koolhydraten (glucose/dextrose/sucrose) OF fruitsap/frisdrank/cola EN langwerkende complexe koolhydraten (boterham/koek) Bewusteloze patiënt: Hypertoon glucose IV Glucagon 1 mg injectie Baqsimi neusspray |
CAVE |
Preventie van ketoacidose is van levensbelang. NOOIT insulinebehandeling onderbreken bij DM1 patiënten!! Te snelle daling glycemie vermijden → kan hersenoedeem uitlokken Niet elke DKA is hyperglycemisch en niet elke hyperglycemische ontregeling is DKA |
Beta-blokkers kunnen hypoglycemie maskeren Hypoglycemic unawareness Sulfonylurea Hypoglycemie alarmteken - behandeling aanpassen Denk ook aan andere zaken (bijnierschorsinsufficiëntie, postprandiaal reactief hypoglycemisch syndroom, alcohol…) |
Zowel hyper- als hypoglycemie kunnen coma induceren en kan een medisce urgentie zijn
Chronische verwikkelingen
Micro-angiopathie
Belang goede glycemische controle! → aanzienlijke vermindering risico op microvasculaire complicaties
-
*Diabetische retinopathie
Meest voorkomende oorzaak van verworven blindheid
Background retinopathie
- voorstadium proliferatieve retinopathie
- microvasculaire lekkage
- 100% DM1 pt na 10-15 jaar
Proliferatieve retinopathie
- neovascularisatie obv ischemie
- risico op viterumbloeding en retinaloslating
- 25% DM1 na >20 jaar diabetes
Jaarlijkse controle oogarts!
- laat toe geschikte moment te kiezen voor fotocoagulatietherapie
- uitzonderlijk vitrectomie
- anti-VEGF
- intraoculaire glucocorticoid installaties
Risicofactoren
- slecht gereguleerde DM
- te snelle correctie slecht gereguleerde DM
- tijdelijke verslechtering (3-12m)
- hypertensie
- roken
- hypercholesterolemie
- ZS
- erfelijke aanleg
-
*Diabetische nefropathie
Meest voorkomende oorzaak van terminaal nierfalen
Hyperglycemie → aff VD, eff VC → intraglomerulaire drukstijging → glomerulaire hyperfiltratie en microalbuminurie → schade aan glomeruli, tubuli en vaten → progressie tot macro-albuminurie → nierfunctieverlies
Microalbuminurie
- merker voor vasculaire schade
- onafhankelijke risicofactor voor CV-aandoeningen
15% DM1 na 20 jaar
- familaire belasting
- ethniciteit
- duur diabetes
- glucoregulatie
- bloeddrukregulatie
- roken
Screenen
DM1 → jaarlijks vanaf 5 jaar na diagnose
DM2 → jaarlijks vanaf diagnoseAlbumine/creatinine-ratio (voor micro-albuminurie) & eGFR
Repeat and confirm if positive result
Behandeling
- strikte glucoseregulatie
- strikte bloeddrukcontrole
- RAAS blokkeerders
- diuretica
- ondersteunende behandeling nierinsufficiëntie
-
*Diabetische neuropathie
Aantasting vasa nervorum met uitval zenuwbanen
Motorisch
- minst frequent
- vaak mononeuropathie
- dropvoet bv
- verminderde reflexen
- spieratrofie
Sensorisch
- frequentst
- vooral OL
- langste zenuwbanen meest kwetsbaar
Autonoom
- hypoglycemic unawareness
- orthostatische problematiek
- gastroparese
- erectiestoornissen
- verminderde zweetsecretie
- gewijzigde bloedflow regulatie
-
*Diabetische voet
Klinisch gevolg van angiopathie en neuropathie
Neuropathie
Zowel sensorisch, motorisch als autonoom
- verminderde gevoeligheid voor pijn, temperatuur, druk, vibratie, proprioceptie
- atrofie intrinsieke voetspieren
- standafwijkingen
- zones met verhoogde druk
- limited joint mobility
Angiopathie
Belangrijke prognostische factor voor wondheling
Benadering voetulcus
- tekens van infectie?
- hoe uitgebreid of diep is wonde?
- hoe is vasculaire toestand?
- zijn er voetdeformaties?
!! 1/3 diabetespatiënten krijgt voetulcus !!
-
Charcot-voet
Neuropathische artropathie
Pathogenese
- actieve neuropathische osteo-artropathie
- coalescentie
- reconstructie
Kliniek
- meestal thv voet en enkel
- warme, rode, gezwollen voet/enkel
- plots ontstaan
- relatief pijnloos
- laattijdig misvormingen met secundaire drukpunten
- eeltvorming
- verhoogt de druk
- meer eeltvorming
- vicieuze cirkel
Diagnose
- primair radiologisch
Behandeling
- tijdig herkennen en doorverwijzen naar voetkliniek
- complicaties zoveel mogelijk beperken
- ingipsen, totaal steunverbod
Macroangiopathie
CV risico profiel en preventie essentieel!
- cardiaal
- cerbraal
- perifeer
veel voorkomend bij type 2
pas late complicatie bij type 1
Varia
Infecties
Oculaire problemen
- naast diabetische retinopathie ook vaker subscapulaire cataract en refractiestoornissen
Medico-sociale problemen
- studie- en beropskeuze, rijbewijs, verzekeringen…
- voorlichting verstrekt door diabetes liga
Subtypes
LADA
“latent auto-immune diabetes in adults”
Eigenlijk gwn DM 1 die op latere leeftijd optreedt
- veel minder fulminant
- vaak traag progressief
- klinische presentatie lijkt vaak op DM 2
- denk eraan bij oudere pt met relatief weinig risicofactoren die ondanks klassieke po behandeling in combinatie met leefstijlaanpassignen maar niet aan streefwaarden voldoet!
MODY
Maturity Onset Diabetes of the Young
Verzamelnaam voor meerdere monogenetische defecten, meestal op jong-volwassen leeftijd, waarbij auto-antistoffen ontbreken
→ verschillende MODY-ziektebeelden onderscheiden op basis van geïdentificeerde genmutatie
Werking van insuline zelf is niet afwijkend → gestoorde glucose-sensing en insuline-uitscheiding
Secretiedefect vaak progressief, zodat patiënten aanvankelijk goed reageren op sulfonylureumderivaten, maar geleidelijk insuline nodig hebben
GDM
Gestational Diabetes Mellitus =/= zwangere diabeet
Vorm van diabetes die uitsluitend optreedt tijdens de ZS en in principe reversibel is na de bevalling (9% van de zwangere vrouwen)
ZS → hormoonproductie placenta → insulineresistentie → onvoldoende compensatie beta-cellen → GDM
Vooral in 2de helft ZS
→ screening OGTT tss 24 - 28 weken
Goede glycemiecontrole tijdens ZS essentieel
→ anders kan aanleiding geven tot macrosomie, met hoger risico op problemen tijdens bevalling
- in veel gevallen zullen dieetmaatregelen volstaan
- indien niet genoeg
- insuline
- zelden orale antidiabetica (vrees voor mogelijkse teratogeniciteit)